|
Les types de greffe : les greffes cutanées et d'os
|
 |
Vos Questions Contacts Plan du site |
|
|
|
|
|
|||||||
Les greffes cutanéesAller directement : allogreffe, modalités, les prélèvements, Les problèmes, Greffe d'OsLes brûluresUne brûlure est une atteinte de la peau voire des tissus
sous-jacents, sous l'effet de différents agents en particulier
thermiques, électriques et chimiques. Ce traumatisme est encore aujourd'hui un des plus graves que puisse subir un être humain : la mortalité reste importante en dépit des progrès thérapeutiques et il persiste très souvent des séquelles dramatiques. Le traitement relève d'équipes spécialisées dans des centres de brûlés. Les autogreffes cutanéesLorsque les brûlures sont profondes (3ème degré le plus souvent),
c'est à dire quand toute l'épaisseur de la peau est atteinte, la
cicatrisation spontanée est impossible et il faut remplacer la
peau. Allogreffes cutanéesLes allogreffes cutanées sont utilisées pour soigner les grands brûlés. Leur utilisation, qui remonte à la seconde guerre mondiale, a joué un rôle très important dans les progrès enregistrés depuis cette époque dans le traitement des brûlures. Elles sont aujourd'hui irremplaçables chez un certain nombre de patients. Rôle des allogreffes cutanéesLes allogreffes cutanées remplacent la peau dans une grande
partie de ses fonctions en particulier de protection métabolique et
anti-infectieuse . Il faut aussi souligner leur importance dans la
lutte contre la douleur. Initialement les allogreffes ont été utilisées en "pansements biologiques" et donc remplacées souvent. Actuellement elles sont appliquées pour "prendre" c'est-à-dire adhérer, sur les plaies et même être "revascularisées" ce qui signifie que les cellules pénètrent dans la partie profonde de la peau, le derme, ce qui permet son intégration et souvent sa conservation définitive (les cellules du donneur sont remplacées par les cellules du receveur ce qui est par contre impossible au niveau de l'épiderme, la partie externe de la peau). Cadre des prélèvements et de l'utilisationActuellement, les allogreffes cutanées sont le plus souvent
prélevées sur des donneurs décédés et selon les normes de la
législation des Prélèvements d'Organes et de Tissus et de l'asepsie
chirurgicale. Modalités d'utilisationAu cours des interventions chirurgicales, les escarres, la partie
totalement détruite de la peau, sont excisées, c'est-à-dire enlevées
ce qui crée une plaie qui doit être fermée. Les allogreffes peuvent
être utilisées selon différentes modalités. Les allogreffes sont aussi fréquemment utilisées en association
avec des autogreffes. En effet les techniques qui permettent
d'augmenter la surface des autogreffes dans de grandes proportions,
fragilisent ces greffes. Problèmes rencontrésBien qu'ayant servi de base aux recherches sur les
transplantations d'organes, les allogreffes cutanées ne sont pas
utilisées seules comme des transplants définitifs. Cependant il
n'est pas impossible que dans l'avenir cette situation change. NoteLes indications qui sont données sont obligatoirement très schématiques et ne rendent pas compte de la complexité des situations et des actes. La spécialité médicale traitant des brûlures est désormais appelée "brûlologie" et est exercée dans des centres ou services de brûlés spécialisés.Lexique Greffe cutanée : fragment de peau, "greffon", prélevé sur un
endroit du corps puis transplanté sur un autre endroit où il existe
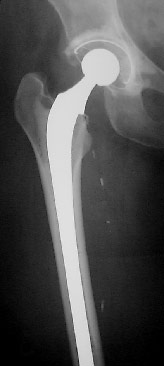
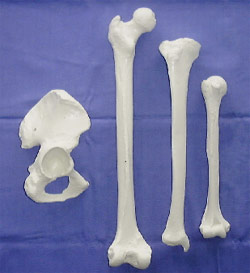
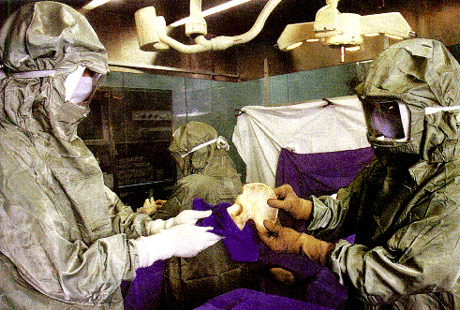
une plaie qui ne peut pas cicatriser spontanément. Greffe d'OsChacun sait que le squelette osseux constitue la "charpente" du corps humain. Ce rôle de soutien fait que la qualité principale d'une greffe osseuse est sa solidité.- La greffe osseuse reste indispensable: en effet, les tissus osseux d'origine animale sont abandonnés pour des raisons facilement compréhensibles (prions). Les industriels savent fabriquer des os synthétiques. Ils le font à partir de substances chimiques ou parfois de coraux. Mais dans tous les cas, la solidité de cet "os" est au moins 10 fois inférieure à celle d'un os humain. Celle-ci reste donc la seule solution lorsqu'une maladie oblige le chirurgien à retirer un grand fragment de squelette (tumeurs malignes des os, os mort autour d'une prothèse de hanche descellée..) et à la remplacer par un os qui doit être immédiatement solide pour éviter une fracture ou permettre la mise en place d'une prothèse *. - L'avantage de l'os est d'être un tissu et non un organe. Lorsqu'elle est implantée la greffe d'os est une trame quasi-minérale qui ne contient plus de cellules vivantes. Elle sera progressivement recolonisée par les cellules osseuses vivantes du receveur. Ceci présente des avantages pour la tolérance du greffon: n'ayant plus de cellules vivantes celui risque très peu d'être rejeté par l'appareil immunitaire du receveur qui n'aura donc pas à prendre de traitement anti-rejet. D'autre part un tissu ne contenant pas de cellules vivantes peut être conservé pendant des années à très basses températures (-80°C) sans perdre ses qualités**. Cela laisse tout le temps aux équipes des banques d'os d'assurer une sécurité infectieuse maximale au futur receveur en éliminant les greffons pour lesquels un doute existerait lors du bilan de son donneur. - Il existe 2 types de greffes osseuses d'origine humaine Ce sont toutes deux des "allogreffes" c'est à dire venant d'un donneur humain, par opposition aux xénogreffes venant du règne animale ou des autogreffes venant du greffé lui-même.
 |
||||||||||
|
|
|
|
|
Reins / Pancréas
Coeur / poumon
Coeur
Foie
Moelle osseuse
Cornée Vos Questions Contacts Plan du site Accueil Début de la page |